Antwort Welche Therapie bei Ulcus cruris Arteriosum? Weitere Antworten – Welche Therapie bei Ulcus cruris
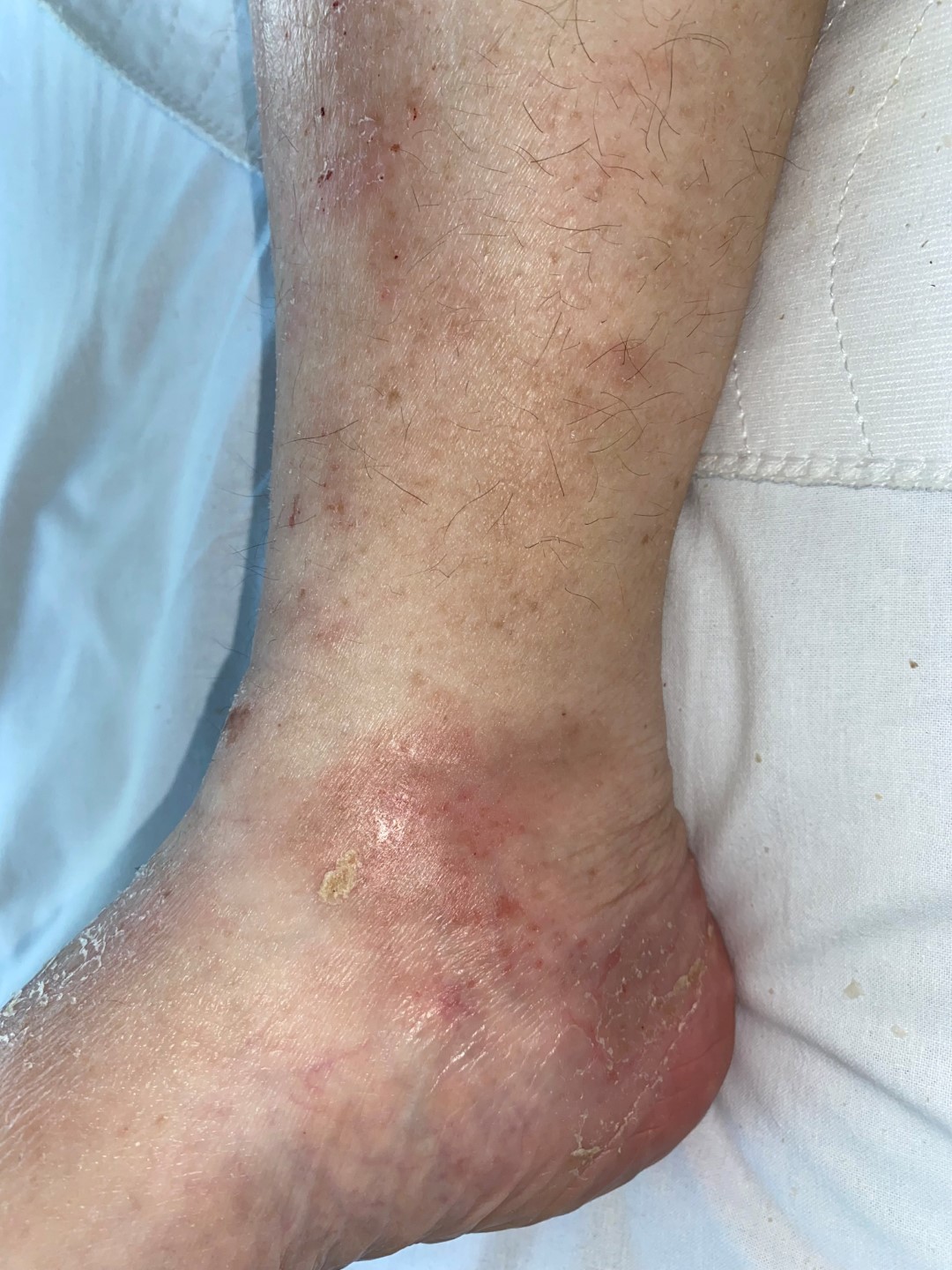
Die wichtigste Maßnahme bei einem venös verursachten Ulcus cruris ist eine sogenannte Kompressionstherapie. Betroffene müssen dabei Kompressionsstrümpfe oder elastische Binden tragen. Dadurch wird die Durchblutung in den Venen verbessert.Je nach Ursache gibt es unterschiedliche Arten des Ulcus cruris. Die drei häufigsten Formen beziehungsweise Ursachen sind: Ulcus cruris venosum: Schwache Venen als Ursache. Ulcus cruris arteriosum: Verengte Arterien als Ursache.Das Ulcus cruris venosum ist eine sekundär heilende, chronische Wunde, die nach heutigem Standard „feucht“ behandelt wird. Die feuchte Wundbehandlung ist eine sehr effiziente Methode zum Aufweichen und Ablösen von nekrotischem Gewebe und fibrinösen Belägen.
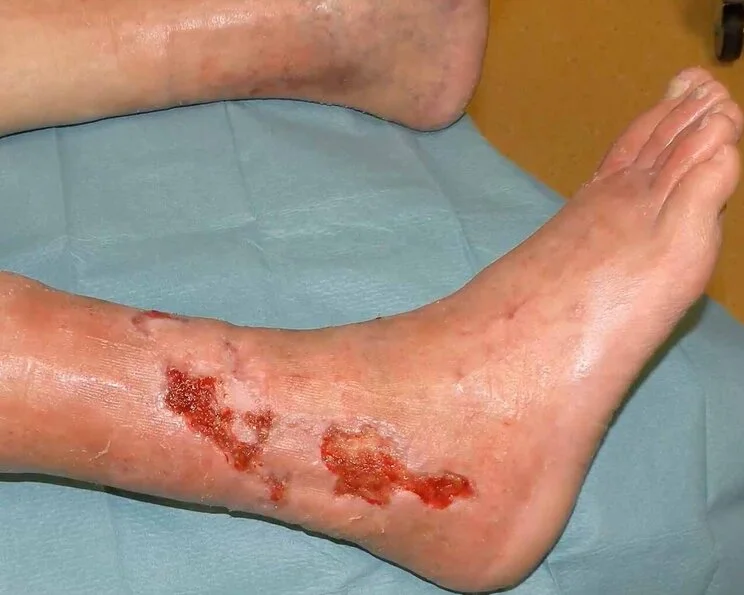
Welche Salbe auf Ulcus cruris : Daraus hat sich ein ulcus cruris venosum mit gelblichen Belägen entwickelt, dass sich zirkulär um den ganzen Unterschenkel ausgebreitet hat. Das Bein nässt stark. Die Ärztin besteht weiterhin auf die Behandlung mit Gentamycin Salbe 0,1% und Betrafen Salbe 0,1% im Wechsel.
Warum bei Ulcus cruris Arteriosum keine Kompressionstherapie
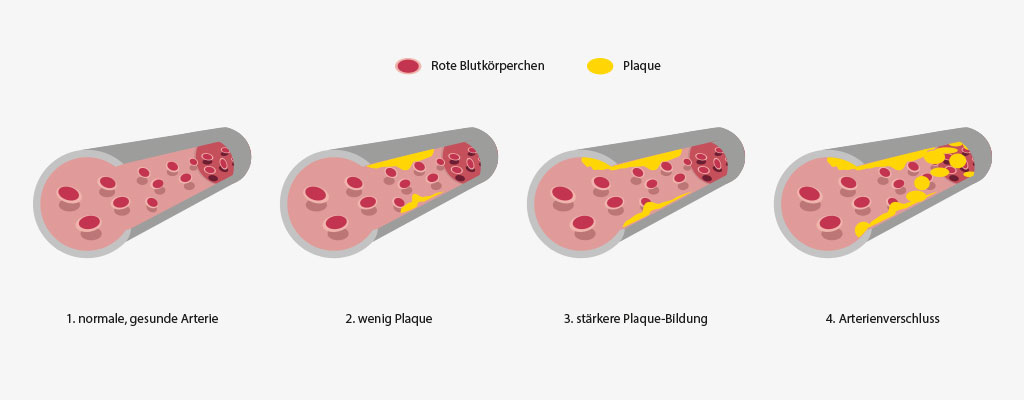
Kompressionsverbände sind bei einem Ulcus cruris arteriosum kontraindiziert! Ein großer Risikofaktor ist das Rauchen, da hierdurch die Gefäße verengt werden. Diabetiker leiden ebenfalls häufig unter Durchblutungsstörungen. Arterienverkalkung und mangelnde Bewegung sind weitere Risikofaktoren.
Was ist typisch für einen Ulcus cruris Arteriosum : Beim Ulcus cruris arteriosum setzt der Bewegungsschmerz (Claudicatio Intermittens) mit zunehmender Erkrankung immer früher ein. Füße und Beine fühlen sich kalt an und sind blau oder fahlverfärbt. Der Bewegungsschmerz tritt im späteren Krankheitsstadium auch im Ruhestadium und beim Hochlagern der Beine auf.
Heftige Wadenschmerzen nach kurzer Gehstrecke, später auch in Ruhe und besonders nachts: Diese Symptome gehen einem Ulcus cruris arteriosum voraus. Wie das häufiger vorkommende Ulcus cruris venosum ist auch das Ulcus cruris arteriosum ein schwer heilendes Geschwür am Unterschenkel, auch „offenes Bein“ genannt.
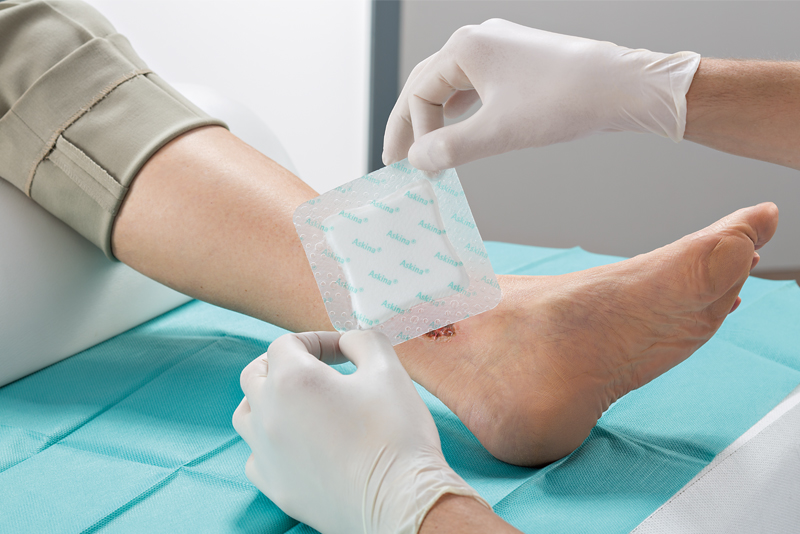
Für nicht-ischämische Wunden werden moderne beziehungsweise idealfeuchte oder hydroaktive Wundauflagen verwendet.
Welche Wundauflage bei Ulcus
Insgesamt sind Schaumverbände als Wundauflagen Mittel der ersten Wahl. Besonders geeignet sind unsere Schaumstoffwundauflagen Askina® Foam oder Askina® DresSil (Border) mit zusätzlicher Silikonbeschichtung.Unter bestimmten Umständen sollte die Kompressionstherapie nicht durchgeführt werden. Liegt eine fortgeschrittene pAVK (systolischer Druck < 60 mmHg, ABI < 0,5), dekompensierte Herzinsuffizienz oder eine entzündliche Erkrankung der betroffenen Beinabschnitte vor, sollte keine Kompressionstherapie angewendet werden.Die Kompressionstherapie führt zur Reduktion der Ödeme, Abnahme des venösen Blutvolumens und zur Zunahme der Blutstromgeschwindigkeit. Sie vermindert den venösen Reflux und verbessert die periphere Pump- funktion und ist somit eine unabdingbare Voraussetzung zur Abheilung eines Ulcus cruris venosum.
Hydroaktive Wundauflagen kommen insbesondere bei folgenden chronischen Wunden zum Einsatz: Ulcus cruris (offenes Bein)
Warum Kompressionsverband bei Ulcus : Die Kompressionstherapie führt zur Reduktion der Ödeme, Abnahme des venösen Blutvolumens und zur Zunahme der Blutstromgeschwindigkeit. Sie vermindert den venösen Reflux und verbessert die periphere Pump- funktion und ist somit eine unabdingbare Voraussetzung zur Abheilung eines Ulcus cruris venosum.
Wann darf man Beine nicht bandagieren : Entsprechend aktueller Leitlinien sind diese Kontraindikationen die fortgeschrittene periphere arterielle Verschlusskrankheit, dekompensierte Herzinsuffizienz, septische Phlebitis und Phlegmasia coerulea dolens. Zudem gibt es einige Patienten, bei denen eine engmaschige Kontrolle erfolgen sollte.
Wann darf man Beine nicht wickeln
Absolut kontraindiziert ist sie bei einer fortgeschrittenen peripheren arteriellen Verschlusskrankheit mit schweren Durchblutungsstörungen, dekompensierter Herzinsuffizienz, septischer Venenentzündung und der Phlegmasia coerulea dolens, einer speziellen, plötzlich auftretenden tiefen Beinvenenthrombose.
In dieser Phase sollte die Versorgung auf Ulkus-Strumpfsysteme oder medizinische Kompressionsstrümpfe (MKS) umgestellt werden. Nach Abheilung ist eine störungsfreie Erhaltungsphase zur Rezidivprophylaxe zu gewährleisten. Hierbei ist eine mittlere Kompression mit MKS in der Kompressionsklasse (KKL) II meist ausreichend.Absolute Kontraindikationen sind die sehr fortgeschrittene periphere arterielle Verschlusskrankheit mit einem Ver- schlussdruck am Knöchel unter 80 mm Hg, sowie eine akute bakterielle Entzündung der Haut am Bein. Zu einzelnen Indikationen werden diverse Kapitel dieser Serie noch in die Tiefe gehen.
Wann darf man keine Kompressionstherapie machen : Auch in den Anfangsstadien einer als Wundrose bezeichneten bakteriellen Hautinfektion, bei ausgeprägten nässenden Hautkrankheiten, einer Unverträglichkeit auf das Material und fortgeschrittenen Nervenschäden der zu behandelnden Extremität sollte auf eine Kompressionstherapie verzichtet werden.